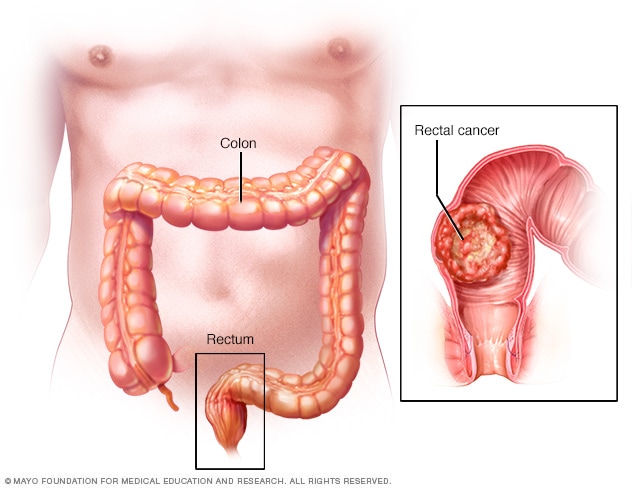
Kanker usus besar telah menyebabkan kematian akibat kanker paling banyak pada pria dan wanita, setelah kanker payudara dan kanker paru-paru. Namun jenis kanker ini dapat dicegah dengan perubahan gaya hidup dan diagnosis dini.
Namun, dalam pandemi global COVID-19, banyak orang yang tidak pergi ke rumah sakit untuk menjalani pemeriksaan tahunan karena khawatir akan COVID-19. Dokter sekarang mengkhawatirkan peningkatan yang signifikan pada tingkat kanker usus besar.
Selain itu, beberapa kesalahpahaman umum tentang penyakit ini juga menyebabkan hasil yang mematikan, seringkali dalam kasus yang bisa diselamatkan jika ditangani lebih awal.
375.000 orang didiagnosis menderita kanker usus besar setiap tahun di Eropa, dan 170.000 di antaranya meninggal karena penyakit ini. Sebuah studi yang dilakukan di University of Bologna di Italia menemukan bahwa menunda skrining kanker usus besar selama 4-6 bulan meningkatkan risiko kanker usus besar lanjut sebesar 3%, sedangkan penundaan lebih dari 12 bulan meningkatkan risiko ini sebesar 7%. Meskipun belum ada akhir yang terlihat untuk pandemi virus korona, tes skrining tahunan tidak boleh diganggu atau ditunda.
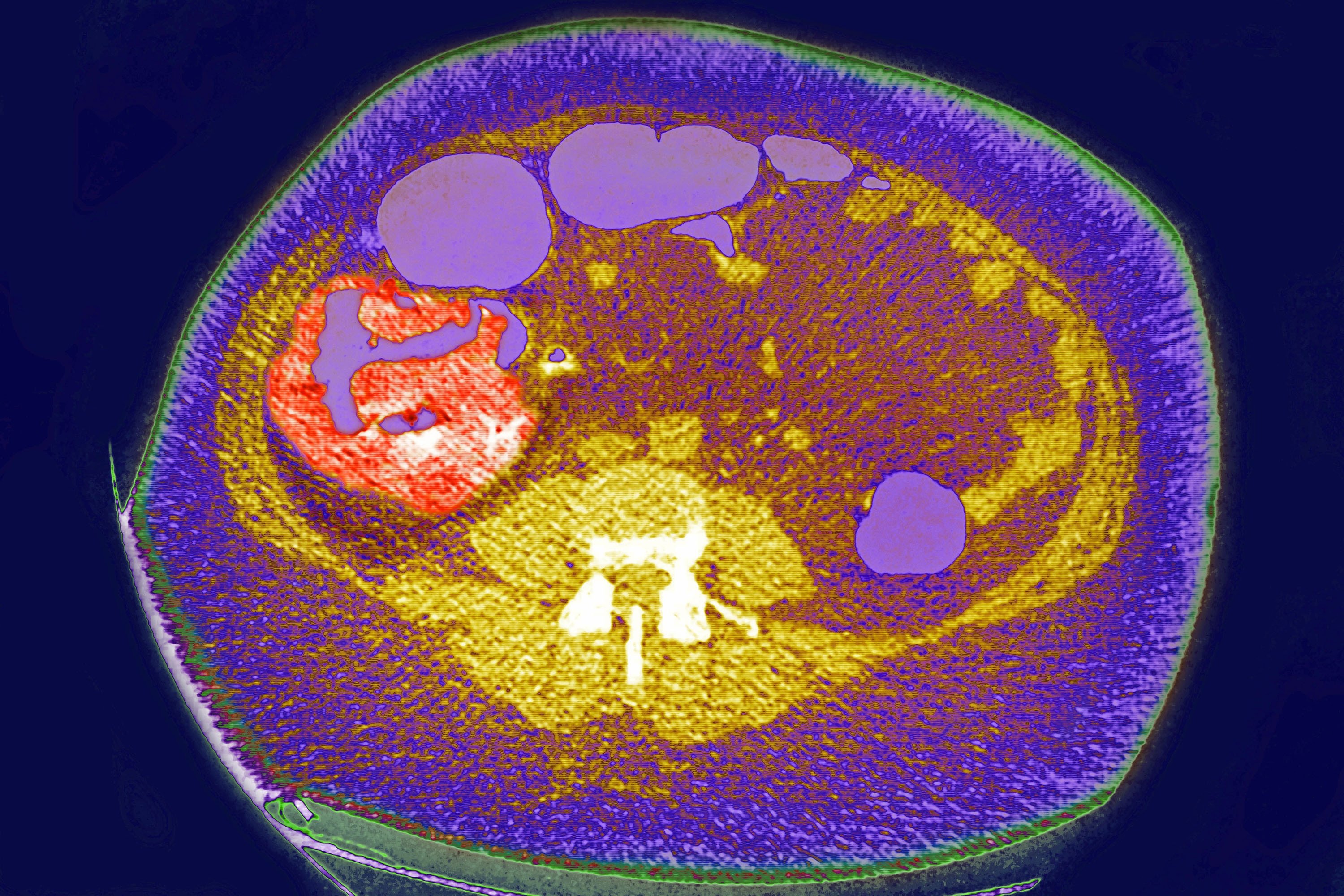
Kanker usus besar dan polip
Kanker usus besar berkembang pada 98% kasus yang menimbulkan polip. Polip yang berdiameter lebih dari 15 mm memiliki kemungkinan 1,5 kali lebih besar menjadi kanker. Karena menghilangkan polip melalui kolonoskopi dapat mencegah kanker usus besar, program skrining kanker usus besar berdasarkan berbagai protokol dilakukan di hampir semua negara Eropa saat ini. Sebuah studi yang dilakukan di 16 negara Eropa antara tahun 2000 dan 2016 menemukan bahwa prevalensi kanker kolorektal menurun secara signifikan di negara-negara yang memulai tes skrining pada usia lebih dini.
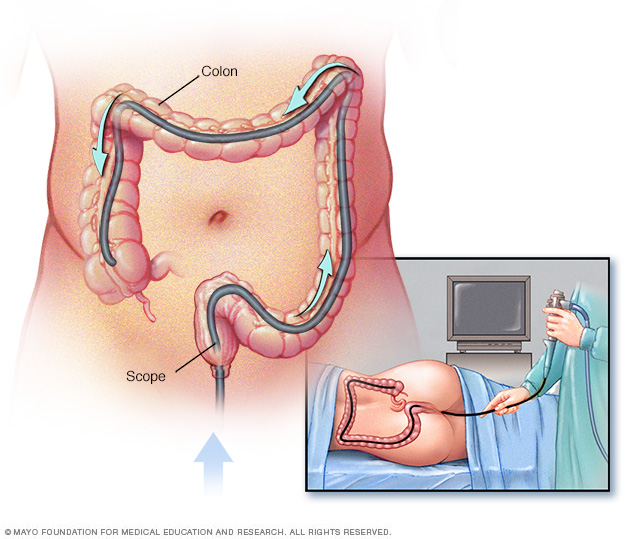
Dengan teknologi saat ini, kanker usus besar dan polip awal dapat terlihat lebih baik dengan sistem pencitraan berbasis kecerdasan buatan. Walaupun kolonoskopi adalah standar emas dalam mendeteksi polip, keberhasilan prosedur sangat bergantung pada pengalaman orang yang melakukan kolonoskopi dan kepatuhannya terhadap standar kualitas.
Namun, saat ini terdapat 6 kesalahpahaman umum tentang kanker usus besar dan kolonoskopi. Kesalahpahaman ini berbahaya, karena menghalangi diagnosis dini dan seringkali menjadi alasan mengapa pasien memeriksakan diri ke dokter ketika penyakitnya sudah pada stadium lanjut.
Kesalahpahaman # 1: Darah rektal menunjukkan wasir dan bukan masalah besar.
Kebanyakan pasien takut menderita penyakit yang lebih serius, dan menunda pergi ke dokter dengan membuat alasan dan mengira itu hanya wasir. Banyak orang berpaling kepada teman dan keluarganya untuk meminta nasihat, dan mengambil pengobatan alternatif. Di sisi lain, dokter mungkin juga secara keliru mengaitkan perdarahan dengan wasir atau fisura anus, terutama pada pasien yang masih muda dan menderita sembelit kronis.
Pendarahan dari anus bisa menjadi pertanda kanker atau polip besar, dan pemeriksaan terperinci mutlak diperlukan
Kesalahpahaman # 2: Kanker usus besar adalah murni genetik, tidak ada kanker dalam keluarga saya.
Hanya 15% kasus kanker yang disebabkan oleh faktor genetik. Memiliki kanker usus besar pada kerabat tingkat pertama (FDR) atau memiliki poliposis adenomatosa keluarga (FAP) meningkatkan risiko terkena kanker. Namun, kanker usus besar juga dapat berkembang pada orang yang tidak memiliki riwayat kanker dalam keluarga.

Kesalahpahaman # 3: Semua kasus sembelit yang berkepanjangan menyebabkan kanker.
Sembelit adalah salah satu gangguan pencernaan yang paling umum. Tapi sembelit tidak berarti Anda menderita kanker usus besar. Tidak ada bukti bahwa sembelit kronis atau sindrom iritasi usus besar menyebabkan kanker usus besar. Namun, ketika kanker usus besar atau polip besar tumbuh cukup besar untuk mempersempit rongga usus, Anda mungkin menderita sembelit, obstruksi usus, atau pendarahan rektal. Anda harus selalu pergi ke ahli gastroenterologi jika Anda mengalami perubahan yang tidak terduga dalam kebiasaan buang air besar Anda.
Kesalahpahaman # 4: Kolonoskopi adalah prosedur yang rumit dan menyakitkan dan bisa berakibat fatal.
Kolonoskopi adalah prosedur berisiko sangat rendah, jika dilakukan oleh ahlinya. Perforasi usus atau perdarahan selama kolonoskopi terjadi kurang dari 1 dalam 1.000 kasus. Sebelum kolonoskopi, Anda harus menjalani evaluasi medis menyeluruh dan ditanyai tentang penyakit kronis dan obat yang Anda minum. Anda harus memberi tahu dokter Anda jika Anda mengonsumsi antibiotik, pengencer darah, atau obat anti-diabetes.
Bagian kolonoskopi yang tidak nyaman adalah persiapan pra-prosedur. Anda akan diminta minum obat pencahar untuk membersihkan saluran usus. Cara yang paling umum adalah dengan mencampurkan sachet obat pencahar ke dalam beberapa liter air. Obat pencahar akan memiliki rasa manis yang mirip dengan jus, dan Anda perlu mengkonsumsinya sepanjang hari atau selama periode 2 hari. Anda juga mungkin diminta untuk menyederhanakan diet 3-4 hari sebelum prosedur, atau hanya mengonsumsi cairan.
Selama kolonoskopi, Anda tidak akan merasakan sakit karena prosedur dilakukan dengan obat penenang yang dalam. Anestesi umum hanya diperlukan pada kasus tertentu.
Kesalahpahaman # 5: Saya tidak perlu menjalani kolonoskopi karena saya tidak punya masalah.
Risiko seseorang terkena kanker usus besar dalam hidupnya adalah 6%. Ini adalah statistik yang tidak bisa dianggap remeh. Sederhananya, 1 dari 18 orang bisa terkena kanker usus besar.
Penelitian telah menemukan bahwa polip dan kanker usus besar lebih sering terjadi pada orang gemuk dan perokok, pada mereka yang rutin minum alkohol, pada mereka yang makan makanan olahan, memiliki riwayat kanker usus besar dalam keluarga mereka, dan pada mereka yang tidak berolahraga secara teratur. Namun, risiko kematian akibat kanker usus besar menurun hingga 45% dengan kolonoskopi.
Kesalahpahaman # 6: Ada obat-obatan yang dapat mencegah kanker usus besar.
Meskipun banyak penelitian telah dilakukan tentang hal ini, tidak ada hasil yang jelas. Meskipun beberapa penelitian telah menyebutkan efek anti kanker dari obat antiinflamasi non steroid (NSAID), seperti aspirin, kalsium, magnesium, asam folat, vitamin B6 dan B12, vitamin D, statin dan aspirin, efek ini belum ada. dikonfirmasi dalam studi besar.
Sampai peneliti mendapatkan hasil yang lebih pasti, yang terbaik adalah makan makanan yang sehat dan kaya serat, olahraga teratur, hindari merokok dan minum alkohol, dan tidak menambah berat badan berlebih.
Siapa yang harus mengikuti tes skrining?
Orang-orang dalam kelompok berisiko rata-rata harus memulai tes layar untuk mencari kanker colcon pada usia 50 tahun.
Seperti halnya kanker payudara, dalam beberapa tahun terakhir, dokter telah merekomendasikan untuk menurunkan usia skrining menjadi 45 atau bahkan 40 tahun, karena kejadian kanker usus besar pada usia dini telah meningkat.
Jika seseorang dalam keluarga Anda memiliki riwayat kanker usus besar, atau menderita poliposis adenomatosa familial, tes skrining Anda harus dimulai lebih awal.
.














Discussion about this post